周哲医生的科普号
- 典型病例 经皮肾镜治疗复杂性肾结石
最近一周接连治疗了好几例复杂性肾结石的患者,采用的是微创经皮肾镜技术,就是通过在腰上做一个半公分的切口,通过内镜的方式将结石击碎后吸出,效果非常满意。经皮肾镜最关键的技术就是穿刺,穿刺的越精准,手术大出血的风险就越小。2个月前中华临床医师杂志上刊登了本人在经皮肾镜穿刺方面的研究,给国内泌尿专业的医师提供了很好的参考和指导。
周哲 主任医师 北京大学首钢医院 泌尿外科1413人已读 - 医学科普 泌尿结石治疗的利器,软性输尿管镜手术常见的问题
1、什么是软性输尿管镜术随着人们生活水平的提高,对体检更加重视,尤其是在经济发达地区,1-2cm肾脏结石的比例越来越高,软性输尿管镜手术的比例越来越高。软性输尿管镜可以在肾内弯曲,镜体末端弯曲角度18
周哲 主任医师 北京大学首钢医院 泌尿外科4427人已读 - 医学科普 前列腺增生科普,让您回到童年的畅快
一、什么是前列腺增生 讲到前列腺增生,首先要讲一下前列腺是什么?前列腺是位于膀胱下方的男性器官,重约20g,形状像栗子,主要功能是分泌前列腺液,是构成精液的一部分。前列腺增生症是中老年(大于50岁)男性常见疾病之一,是一种良性病变。其发病原因与男性雄激素有关。错误观点:年纪大了,都这样,不算病,不用去医院检查治疗。生活水平提高,平均寿命延长,对生活质量要求也需要相应提高,所以前列腺增生症需要去医院就诊。二、前列腺增生都有哪些症状首先就是尿频,夜尿增多。这是许多患者非常在意的一个症状,因为这会影响睡眠,从而影响生活质量。重点:有研究发现夜尿增多导致的睡眠不足、白天精神差,甚至有可能导致老年人白天出现意外,比如摔伤、交通意外等。之后患者会出现排尿困难,会有排尿等待,尿线变细、变短,尿后滴沥等等。重点:临床上,有些患者已经出现排尿困难,但是由于排尿困难是逐渐加重,病程长达数年,患者已经习惯目前的排尿速度,自认为并没有排尿困难,从而导致患者耽误治疗。排尿困难进一步发展,就会出现尿潴留,也就是尿液聚在膀胱无法排出,表现为小肚子憋胀隆起。重点:有些患者出现尿液无法排出时,由于经常在夜间出现,患者经常抱着忍一忍的态度,有时尿液太多溢出来,以为是又能排尿了,从而耽误治疗,导致膀胱过度充盈,影响膀胱收缩功能,因而影响手术效果,甚至无法手术终生佩戴尿管。三、如何预防前列腺疾病前列腺常见的疾病有前列腺炎、前列腺增生和前列腺癌。重点:这是三个不同的疾病,相互之间没有必然的关系,可以在一个老年患者中同时存在!前列腺增生和前列腺癌,这两个疾病无法预防,只能定期检查,能够预防的只有前列腺炎。前列腺炎会明显加重前列腺增生的症状。饮食应以清淡、易消化者为佳,多吃蔬菜水果,忌酒和辛辣刺激之食物,忌憋尿,少骑自行车。性生活方面既不纵欲,也不禁欲,根据年龄和健康状况而定。适度进行体育活动,有助于增强机体抵抗力,并可改善前列腺局部的血液循环。四、前列腺增生会有哪些并发症呢前列腺增生后,表面黏膜上毛细血管充血及扩张,容易破裂出血。刚才说的尿潴留,如果不及时处理,会导致双肾积水,影响肾功能,严重时出现尿毒症。我们常说的一句俗话“流水不腐,户枢不蠹”。长期排尿不畅,膀胱内残留尿液,会出现泌尿系感染,混浊的尿液沉积还会形成膀胱结石。五、前列腺增生都需要做些什么检查临床上常用的检查有专科查体、直肠指诊、尿流率、泌尿系B超、血前列腺特异性抗原、尿流动力学等。错误观点:尿频、排尿困难就是前列腺增生,不用给我做检查了,开点药就行。这里要强调的是尿频、排尿困难不一定是前列腺增生引起。检查的目的,了解前列增生目前疾病的程度,指导下一步的治疗方案,以及排除其他的疾病,比如尿道狭窄、膀胱肿瘤、前列腺癌等。具体需要哪些检查,需医生根据患者的病情来决定。六、等待观察适用于什么情况不是所有的前列腺增生的患者都需要治疗。门诊经常会遇到有的患者,体检报告提示前列腺增生,前来就诊。如果这部分患者没有明显的症状,或者症状非常轻微对生活质量影响较小,可以选择等待观察,这需要医生询问病情后做出判断。但是患者需要注意良好的生活习惯,包括清淡饮食、适当饮水、避免饮酒等,从而避免前列腺炎的发生。七、前列腺增生药物治疗都有哪些前列腺增生的药物治疗包括:α1受体阻滞剂、5α还原酶抑制剂以及二者联合治疗。α1受体阻滞剂能减少前列腺和尿道平滑肌的张力,从而缓解膀胱出口梗阻,是目前治疗前列腺增生的一线用药。这类药的特点是起效快,2-3天后,70%的患者能感受到症状改善,但此类药不缩小前列腺体积,也不能显著控制疾病进展。这类药的不良反应主要包括:体位性低血压、眩晕、头痛及射精障碍等。但不良反应的发生率较低,绝大多数患者能很好耐受。5α还原酶抑制剂能减少前列腺内双氢睾酮的含量,以达到缩小前列腺体积。这类药的起效缓慢,症状的缓解至少需要3-6个月。5α还原酶抑制剂常见的副作用包括:勃起功能障碍、性欲减退、射精障碍和乳腺疼痛。临床上有相当一部分的患者需要α1受体阻滞剂和5α还原酶抑制剂的联合治疗。α1受体阻滞剂和5α还原酶抑制剂的联合治疗能有效缓解症状,并能更有效地控制BPH疾病的进展,降低将来出现急性尿潴留以及需要手术的风险。错误观点:吃药太麻烦,长期吃药对身体不好,从而自行停药。正确方法:根据症状、检查结果,以及治疗后的效果来请医生判断是否需要长期吃药、吃哪些药、以及什么时候可以停药。如果病情需要,该长期吃药就长期吃药,不要怕麻烦。八、前列腺的手术治疗包括哪些药物治疗的进步使得需要手术干预的患者数量显著减少,但仍有一部分患者需要外科手术治疗。目前临床上,药物治疗效果不佳或无法耐受药物副作用的症状较重的患者,还有就是由于前列腺增生导致反复尿潴留、反复血尿、反复泌尿系感染、膀胱结石及肾积水等并发症时,建议采用外科治疗。外科手术治疗的方式包括开放手术、腔内手术以及激光手术治疗。开放手术已经淘汰。目前,经尿道前列腺电切术还是金标准,开展最广泛。激光手术治疗具有出血少,并发症较少等优点,尤其适于不能耐受电切手术的患者。激光又有钬激光、绿激光、铥激光、2微米激光等。每种激光因激光特性不同,手术又有不同的特点。无论是电切还是激光手术,在经验丰富的医生,绝大多数患者的症状术后都能获得显著改善。另外,对于一些身体状况较差的患者还可以采用球囊扩裂等其他手术方式。重点:前列腺增生如果病情发展到需要手术的时候,不要过分的惧怕而拒绝手术,目前手术技术已经非常成熟。前列腺增生手术是将前列腺增生的部分切除,而不是把整个前列腺切除。只有前列腺恶性肿瘤手术需要将整个前列腺切除。打个比喻,前列腺比喻成一个桔子,前列腺增生手术就是把桔子瓤给掏空,外面桔子皮还在,也就是前列腺的包膜还在。由于前列腺增生是一个缓慢发展的疾病,过很多年后,患者有可能还需要因为前列腺增生这个疾病就诊。九、前列腺增生术后注意事项一般术后4-5天拔除尿管出院,出院后保持大便通畅,避免因排便用力使前列腺窝出血。多饮水,每日饮水2500-3000ml。如果轻微血尿,多休息、饮水,可以观察,如果血尿加重,需要及时就医,可能需要留置尿管冲洗。如果出现尿失禁,多做提肛锻炼,一般最长3个月到半年能恢复。总之,对于有经验的医生来说,出现这些并发症的机率很低,患者不用过于担心从而耽误治疗。以上内容纯属作者个人原创,用于患者的科普教育,严禁转载或用于其他用途。
周哲 主任医师 北京大学首钢医院 泌尿外科2888人已读 - 医学科普 谈体检的重要性
今天门诊一个68岁的男性患者因为“血前列腺肿瘤标志物”升高,核磁检查提示前列腺癌可能性大,合并多发骨转移,来门诊找我就诊。我告诉了患者下一步的治疗计划和方案。患者对下一步的方案非常了解认同。但唯一不了解的问题,就是为什么吃饭也香睡觉也好,小便也还行,怎么就突然是前列腺癌,还有转移了呢?我说这种情况在医院见的太多了,恰恰说明体检的重要性,而且最好是做一个相对全面的体检。近年来肿瘤的发生率呈逐年增高,而且年轻化趋势。希望看到我这篇科普文章的朋友和家人,把体检重视起来。根据年龄等综合考虑检查频率,对人体影响小的检查比如彩超、抽血化验每年做一次,影响大的比如有辐射,或者有创伤的检查三或五年做一次。总之,就是提醒不要认为自己都挺好,从来不去医院检查。定期体检很重要!!!
周哲 主任医师 北京大学首钢医院 泌尿外科11人已读 - 医学科普 前列腺增生准备做手术,但是尿动力学检查提示膀胱逼尿肌收缩力无力怎么办?
前列腺增生的患者,有的是因为尿液无法排出插了导尿管,有的是吃药后还是排尿困难,对于这些患者,往往需要手术治疗。手术前,尿流动力学检查是一项重要的检查,能够更为准确的把握手术指征,以及能帮助估计患者手术后的效果。对于这部分需要手术的患者,尿流动力学检查结果简单的归类,有以下几种情况。 第一种情况:如果尿动力学检查的曲线是典型的高平台形状,但尿流率低,则提示有膀胱出口梗阻,也就是说前列腺增生堵塞了尿道,需要手术治疗。而且,这部分患者只要手术解除了膀胱出口梗阻,往往手术效果非常理想。第二种情况:如果尿动力学检查的曲线是下图的形状,则提示膀胱收缩乏力。导致这种情况的原因较多,比如脑梗塞、糖尿病、周围神经病变等一些内科疾病。患者长时间的尿潴留,不及时就诊,也有可能导致膀胱逼尿肌由于膀胱过度充盈,从而导致膀胱逼尿肌收缩力变差。对于这种情况,患者和家属往往比较犹豫,担心手术后效果不好。我认为,这种情况要综合考虑。因为,首先尿动力学检查也存在一定的误差。有一部分患者在检查时不太会配合检查,因而导致检查结果的准确性值得商榷。根据本人这么多年的经验,有将近80%的患者术后可以自行排尿,不用再插导尿管。之后数年,有少部分患者可能随着内科疾病的加重,膀胱功能进一步受损,可能再次需要留置导尿管。即便如此,术后很长一段时间,患者的生活质量也明显的提高了。所以,对于这部分病人,我觉得重点考虑关注的是患者的年龄及身体状况等是否能够耐受麻醉。如果麻醉评估能够耐受,就建议手术治疗,利大于弊。第三种情况:如果尿动力学检查的曲线是下图的形状,则提示膀胱逼尿肌基本无收缩力。导致原因大多是第二种情况继续进展后出现。这类病人往往合并长期便秘等盆底神经功能紊乱等临床表现。这样的患者前列腺增生手术后效果欠佳,即使行手术治疗,术后仍然无法自行排尿。这类患者建议留置导尿、药物、针灸等治疗,三个月后再次复查尿动力学检查。大约1/4的患者通过保守治疗,膀胱逼尿肌可以恢复部分收缩力,这时可以考虑手术治疗,术后患者大多能够拔除尿管,自行排尿。最后,需要做一点温馨提示,患者及家属对以上的知识点做到稍微了解就可以了。尿动力学检查的结果受干扰的因素很多,是需要专业的医生综合分析来判断的。
 周哲 主任医师 北京大学首钢医院 泌尿外科113人已读
周哲 主任医师 北京大学首钢医院 泌尿外科113人已读 - 经典问答 前列腺增生吃药效果一般怎么办?
老年男性前列腺增生,如果吃药治疗后,仍然有尿等待、尿线细、尿无力以及尿不尽等症状,虽然有改善但症状仍然明显。这种情况下,如果患者的身体状况尚可,还是建议手术治疗。但如果患者只是尿频尿急症状明显,则不一定需要手术。前列腺增生手术是将增生的腺体切除,可以显著改善排尿费力这方面的症状。相比于十几年前,现在的设备无论在清晰度以及切除止血效率方面都大大的改善。比如,教科书上写的电切综合症,就是“水中毒”,是由于电切时低渗水被人体吸收过多导致的心肺功能衰竭,严重时会导致患者死亡。目前采用等离子或激光手术,采用等渗的生理盐水,加上操作技术熟练和丰富的经验,我们也再没有发生一例所谓的“水中毒”。总体来说,目前的前列腺增生手术非常成熟,在评估患者的身体状况后,风险可控。广大的老年男性朋友不要再因为惧怕手术而耽误治疗。等到年龄增大,那时的手术风险更大的时候而不能手术,最终长期佩戴尿管,影响了生活质量。儿女也需要每个月带老人来医院更换尿管,增加了照料的辛苦。希望这点温馨的提示能够有所帮助。以上内容本人原创,未经允许请勿转载!
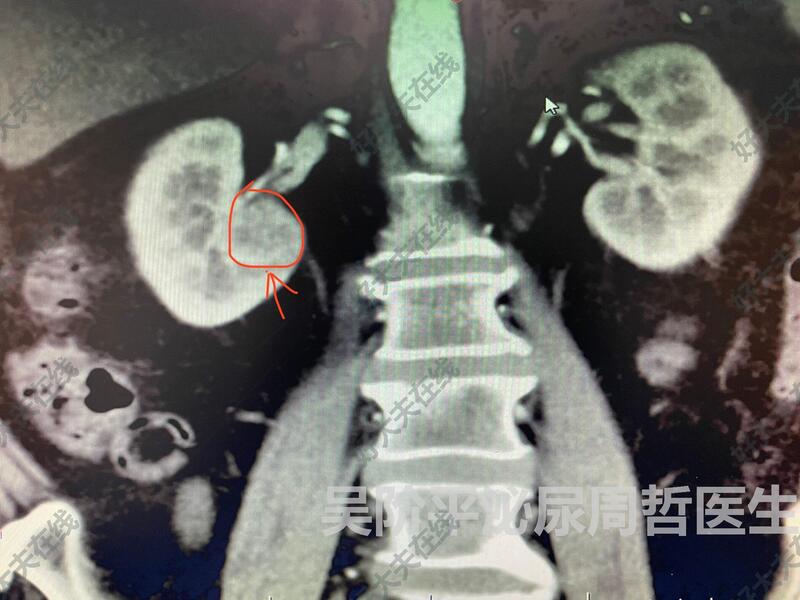
周哲 主任医师 北京大学首钢医院 泌尿外科26人已读 - 案例 肾肿瘤
治疗前 肾肿瘤,3公分,术前考虑恶性可能性大,肿瘤位置不理想,紧贴肾脏大血管和输尿管,保肾手术难度相对大 治疗后 治疗后6天 微创保肾手术,患者术后病理肿瘤切缘阴性,为早期肾癌,无需辅助其他治疗方案,只需定期复查。
 周哲 主任医师 北京大学首钢医院 泌尿外科61人已读
周哲 主任医师 北京大学首钢医院 泌尿外科61人已读 - 医学科普 血前列腺特异性肿瘤抗原(PSA)升高一定是前列腺癌吗?
经常有患者拿着PSA检查报告,前来门诊就诊。很多患者看到指标上升后很紧张。那么,PSA升高一定是前列腺癌了吗。肯定不能这么绝对。一般化验单上有两个PSA,总PSA(TPSA)和游离PSA(fPSA)。事实上,fPSA越高越好,这个在以后的科普中再详细介绍。我们患者朋友需要关注的是TPSA是否升高。下面介绍的也只针对TPSA。血清PSA检验在我国开展临床广泛应用近三十年。它在前列腺癌诊断、治疗以及随访中都起着非常重要的作用。PSA是一种单链糖蛋白,由前列腺的腺管上皮产生,分泌入前列腺液或精液,参与精液的液化。正常情况下,PSA是很难进入血液的,但当前列腺增生、前列腺炎或前列腺癌,以及前列腺按摩等操作时,腺体上皮的基底膜破坏,PSA就可以进入血液。TPSA正常值是0-4ng/ml,4-10ng/ml称为PSA灰区。PSA的高低和前列腺癌的发生率存在相关性。一般情况下,TPSA越高,前列腺癌的可能性也越大。如果排除前列腺炎或大体积前列腺增生等原因,TPSA4-10ng/ml,结合fPSA,比值异常的患者中有约25%为前列腺癌;TPSA10-20ng/ml,约49%的患者为前列腺癌;TPSA大于20ng/ml,前列腺癌的发生风险约68%。因此不能说PSA升高就一定是前列腺癌。需要根据PSA高低,结合患者的年龄、症状、家族史、前列腺指诊和前列腺核磁等,来综合判定是否需要行前列腺穿刺活检。
 周哲 主任医师 北京大学首钢医院 泌尿外科95人已读
周哲 主任医师 北京大学首钢医院 泌尿外科95人已读 - 学术前沿 扩大盆腔淋巴结切除术能否改善前列腺癌患者的预后
在癌症的治疗中,淋巴结清扫的意义在于可以明确是否存在淋巴结转移,从而提供更准确分期,指导是否需要辅助治疗,以及改善患者的预后。前列腺癌根治术中的盆腔淋巴结清扫方式包括:①局部淋巴结清扫(lpLND),清扫闭孔淋巴结;②标准淋巴结清扫(spLND),清扫闭孔淋巴结及髂外淋巴结;③扩大淋巴结清扫(epLND),清扫闭孔淋巴结、髂内/外淋巴结、输尿管跨髂总血管以下的髂总淋巴结;④超扩大淋巴结清扫(sepLND),清扫闭孔淋巴结、髂内/外淋巴结、输尿管跨髂总血管以下的髂总淋巴结及骶前淋巴结。盆腔淋巴结清扫术在前列腺癌根治性治疗中的作用一直存在争议。20年前,Heidenreich教授就在JUrol杂志(2002年)发表了关于中高危前列腺癌根治治疗中采用epLND还是lpLND的比较研究。2003年Bader教授的研究发表在JUrol杂志也得到类似的结果:epLND获得的平均淋巴结数目约28个(21~42),lpLND约11个(6~19);epLND组中淋巴结转移的比例约26.2%,lpLND约12%。后期的随访数据只是发现患者盆腔阳性淋巴结的数目与癌症特异性生存(CSS)等预后指标有关。但是,这些研究并没有回答这个问题:与lpLND或spLND相比,epLND是否有助于改善前列腺癌患者的预后。 为了回答这个问题,Choo和García-Perdomo两位教授分别在AnnSurgOncol杂志(2017年)和CentEuropeanJUrol杂志(2018年)发表了meta分析研究。Choo教授的meta分析纳入了9项研究,包括1554名患者;epLND和spLND之间的生化复发(BCR)有显著差异(HR0.71,95%CI0.56~0.90;p=0.005);两组的生存曲线随着时间的变化而逐渐偏离,表明需要更长的随访时间才能证明epLND是否改善患者的预后。García-Perdomo教授的分析纳入了6项临床研究,包括5554名接受RP时进行epLNDvsspLND的患者,主要终点是生化无复发生存率(biochemicalrecurrence-free survival,BRFS)以及不良反应;epLND在BRFS改善方面有显著优势 (HR0.62,95%CI0.36~0.87);但这篇meta分析纳入的研究都没有关注epLND是否能改善影像学进展(rPFS)及总生存(OS)等其他预后指标。 不足的是,这些meta分析纳入的研究大多为回顾性研究,循证医学证据水平较低,只有一篇为Matsumoto教授在HinyokikaKiyo(2011年)发表的前瞻非随机研究。但该研究只得出epLND组比lpLND组获得的淋巴结数目多,但两组都没有阳性淋巴结,也没对患者预后进行比较。正因为这些研究结果存在偏差或不足,Lestingi教授开展了一项epLNDvslpLND前瞻性随机对照三期的RCT研究,发表在EurUrol杂志(2021年),为中高危前列腺癌行RP的同时行epLND还是lpLND的争论带来了强有力的证据。下面我们仔细解读该项研究: 2012年5月至2016年12月期间,共有300名患者被随机(1:1)分为两组(150名epLND和150名lpLND)。纳入患者均为中高危局限性前列腺癌患者;其中epLND组D’Amico危险度评分中危93例(62%),高危57例(38%);lpLND组中危95例(63%),高危55例(37%)。根据Briganti列线图评分,两组的淋巴结受累(LNI)危险度分别为11%和12%。两组患者的术前一般资料之间没有显著性差异。研究观察指标包括:主要终点是BRFS;次要结果是无转移生存(MFS)、癌症特异性生存(CSS)和组织病理学结果。结果:lpLND组的中位BRFS为61.4个月,而epLND组未达到(HR0.91,95%CI0.63~1.32;p=0.6)。两组均未达到中位MFS(HR0.57,95%CI0.17~1.8;p=0.3)。由于在研究结束时没有患者死于PCa,所以两组之间无法比较CSS。 本研究存在一个显著不足:仅8.8%和22%的患者的活检Gleason评分为8或9或临床T3期;根治性前列腺切除术后标本中,只有14%的患者是局部晚期高危。具有真正高风险PCa的患者群体太少,被太多的低风险和中风险病例稀释,无法证明epLND对肿瘤结果是否有任何积极影响。不过,在进一步的亚组分析中,对于术前活检ISUP分级为3-5分的患者,epLND组的BRFS更有优势(HR0.33,95%CI0.14~0.74,p=0.007)。 此外,本研究的一个困难在于随访时间相对偏短,中位随访时间虽已达53个月(IQR36.1~60.3),但只有少数患者可以在5年内分析主要终点,因此需要更长的随访时间来客观评估epLND对BRFS的肿瘤学影响。 总之,该研究带来了一些清晰的结果,在相对高危的前列腺癌患者行epLND组的BRFS更有优势。但在临床医生更为关注的结局,如MFS、CSS方面,并没有得到确切的结论。 因此,我们需要一些更大样本量、更长随访时间的RCT研究来更为准确的评估epLND在前列腺癌治疗中的地位,比如正在德国开展的SEAL临床研究(NCT01555086)。该研究设计纳入中高危PCa患者例数多达500例,观察指标还包括更为关注的总生存(OS)等,预期epLND能提高10年总生存率达15%。在这些研究结果出来之前,我们仍需遵照EAU指南中的建议,对患有中或高风险PCa且淋巴结转移风险超过5%的患者RP的同时应进行epLND。
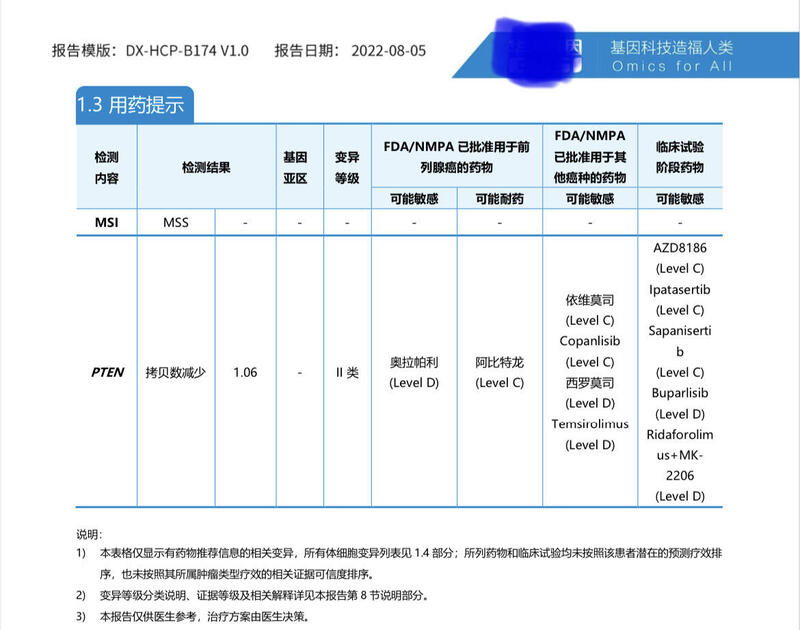
周哲 主任医师 北京大学首钢医院 泌尿外科54人已读 - 医学科普 哪些前列腺癌患者需要做基因检测?
随着基因检测技术(第二代测序)的进步,基因检测的结果更为准确,花费也较之前明显减少。但是,完善一套较为全面的基因检测,目前仍然需要一笔不少的费用。那么,哪些前列腺癌患者才需要做这项检查呢?回答这个问题,我们就首先需要知道基因检测有什么作用。第一个作用就是:提供遗传咨询。对于具有明确家族史的前列腺癌患者;高风险、极高风险前列腺癌患者;局部进展或转移性前列腺癌;特殊病理类型的前列腺癌患者。第二个作用就是:制定治疗决策。转移性去势抵抗性前列腺癌患者:就是经过常规的内分泌治疗后,病情进展的患者,比如PSA反弹、影像学病灶增多增大等。这部分患者需要做基因检测,来更有针对性的制定下一步更为精准的治疗方案。
 周哲 主任医师 北京大学首钢医院 泌尿外科79人已读
周哲 主任医师 北京大学首钢医院 泌尿外科79人已读





